CPIC 指南註解:paroxetine 與 CYP2D6 基因
摘要
CPIC 對於 選擇性血清素再回收抑制劑(SSRI) paroxetine 的劑量指引建議,對於 CYP2D6 超快速代謝型(Ultrarapid metabolizer),應選擇不主要由 CYP2D6 代謝的替代藥物。對於 CYP2D6 弱代謝型(Poor metabolizer),考慮將建議的起始劑量減少 50%,採用較慢的滴定方案,並將維持劑量降低50%。
為特定註釋指定基因型或表現型
註釋
此註釋基於CPIC® 指南,針對CYP2D6、CYP2C19、CYP2B6、SLC6A4和HTR2A基因型與血清素再攝取抑制劑抗抑鬱藥。這是對先前CPIC® 指南的更新,涉及選擇性血清素再回收抑制劑(SSRI)和CYP2D6及CYP2C19。
2023年2月
-
2015年CPIC® 指南針對選擇性血清素再回收抑制劑(SSRI)和CYP2D6及CYP2C19已更新,納入了更多基因和藥物。現在被稱為CPIC® 指南,針對CYP2D6、CYP2C19、CYP2B6、SLC6A4和HTR2A基因型與血清素再攝取抑制劑抗抑鬱藥。2015年1月至2022年6月間發表的有關paroxetine和CYP2D6的文獻已被審查,並更新了建議和補充信息。
-
指南摘錄:
- 「在多項研究中,CYP2D6 UMs的paroxetine(31-34)和vortioxetine(35)血漿濃度低或不可檢測,與NMs相比(31-34)。那些血漿濃度不可檢測或低的人臨床受益的可能性較低,儘管paroxetine的最低有效治療濃度尚未明確定義(36)。」
- 「在給予相似劑量時,CYP2D6 PMs的paroxetine、fluvoxamine、venlafaxine和vortioxetine的藥物暴露或母體與代謝物比率顯著高於NMs(表S1)。增加的藥物暴露增加了劑量/濃度依賴性副作用的風險(37)。為了可能預防不良反應,基於表現型組之間藥代動力學參數差異的劑量推算建議paroxetine劑量減少50%。」
-
這些指南適用於:
- 成人患者
- 兒科考量:「Citalopram、escitalopram和sertraline在兒童中有最多的藥物基因體學數據支持潛在的基因型指導處方變更。基於這些證據,這些藥物的建議適用於兒科患者,並與此人群可用的較小藥代動力學研究一致。」.....「其他建議對兒科患者的普遍性需要確立。因此,治療兒童和青少年的臨床醫師應在考慮這些藥物在青少年中的獨特且更有限的證據基礎,以及兒科特有的耐受性差異(例如,激活)和疾病特定的反應軌跡時,確定其對年輕患者的適用性。由於CYP2D6、CYP2C19和CYP2B6的活性在幼兒期達到成人水平,可能適合將與CYP2D6、CYP2C19和CYP2B6相關的抗抑鬱藥的基因型指導建議推廣至青少年或可能更年幼的兒童,並進行密切監測。」
-
下載並閱讀:
表1:基於CYP2D6 表現型的paroxetine劑量建議
改編自指南的表1和2a。
| 表現型 | 活性分數 範圍 |
活性分數 | 範例 | 影響 | 治療 建議 |
建議的 分類a |
考量 |
|---|---|---|---|---|---|---|---|
| CYP2D6 超快速代謝型(Ultrarapid metabolizer) | >2.25 | >2.25 | *1/*1xN, *1/*2xN, *2/*2xNc | 與CYP2D6 正常代謝型(Normal metabolizer)s相比,paroxetine代謝為活性較低的化合物增加。較低的血漿濃度降低臨床受益的可能性。由於paroxetine對CYP2D6的自抑制,超快速代謝型(Ultrarapid metabolizer)的表型轉換為正常、中間或弱代謝型(Poor metabolizer)的程度尚不清楚。 | 選擇不主要由CYP2D6代謝的替代藥物。 | 中等建議 | 藥物交互作用和其他患者特徵(例如,年齡、腎功能、肝功能)應在選擇替代療法時考慮。 |
| CYP2D6 正常代謝型(Normal metabolizer) | 1.25 <= x <= 2.25 | 1.25 1.5 1.75 2.0 2.25 |
*1/*10 *1/*41, *1/*9 *10/*41x3 *1/*1, *1/*2 *2x2/*10 |
paroxetine正常代謝為活性較低的化合物。由於CYP2D6的自抑制,paroxetine相關的正常代謝型(Normal metabolizer)表型轉換為中間或弱代謝型(Poor metabolizer)可能發生,且是劑量依賴性的,在穩定狀態(Steady state)濃度下更大。 | 以建議的起始劑量開始治療。 | 強烈建議 | |
| CYP2D6 中間代謝型(Intermediate metabolizer) | 0 < x < 1.25 | 0.25 0.5 0.75 1.0 |
*4/*10 *4/*41, *10/*10 *10/*41 *41/*41, *1/*5 |
與CYP2D6 正常代謝型(Normal metabolizer)相比,paroxetine代謝為活性較低的化合物減少,當開始治療或在較低劑量時。較高的血漿濃度可能增加副作用的可能性。由於CYP2D6的自抑制,paroxetine相關的中間代謝型(Intermediate metabolizer)表型轉換為弱代謝型(Poor metabolizer)可能發生,且是劑量依賴性的,在穩定狀態(Steady state)濃度下更大。 | 考慮較低的起始劑量和較慢的滴定計劃,與正常代謝型(Normal metabolizer)相比。 | 可選建議 | 藥物交互作用和其他患者特徵(例如,年齡、腎功能、肝功能)應在調整劑量或選擇替代療法時考慮。 |
| CYP2D6 弱代謝型(Poor metabolizer) | 0 | 0 | *3/*4, *4/*4, *5/*5, *5/*6 | 與CYP2D6 正常代謝型(Normal metabolizer)s相比,代謝大幅減少。較高的血漿濃度可能增加副作用的可能性。paroxetine相關的CYP2D6自抑制的影響在弱代謝型(Poor metabolizer)中最小。 | 考慮將建議的起始劑量減少50%,較慢的滴定計劃,並將維持劑量降低50%,與正常代謝型(Normal metabolizer)相比。 | 中等建議 | 藥物交互作用和其他患者特徵(例如,年齡、腎功能、肝功能)應在調整劑量或選擇替代療法時考慮。 |
| CYP2D6 無法判定 | n/a | 攜帶一個或兩個未知或功能尚未確定等位基因的個體 | *1/*22, *1/*25, *22/*25 | 無建議 | 無建議 |
a 評分方案描述於補充材料中。
2019年10月更新
CYP2D6基因型到表現型翻譯變更:截至2019年8月,CYP2D6基因型到表現型翻譯在指南(即CPIC和DPWG)和臨床基因檢測實驗室之間存在一些不一致。CPIC最近進行了一項修改的Delphi項目,以獲得國際CYP2D6專家小組對統一系統的共識,用於翻譯CYP2D6基因型到表現型 更多信息。對CPIC先前系統的修改包括將CYP2D6*10 等位基因的活動分數計算值從0.5降至0.25,並將活動分數為1的表現型分配從正常代謝型(Normal metabolizer)更改為中間代謝型(Intermediate metabolizer)(所有先前和新表現型分組的表格)。
因此,CYP2D6 等位基因功能表、CYP2D6基因型到表現型表中已進行以下更改(請參閱下表):
- 雙倍型導致活動分數為1的從CYP2D6 正常代謝型(Normal metabolizer)更改為CYP2D6 中間代謝型(Intermediate metabolizer)分配。
- 對本指南建議的影響:由於本指南中的建議在CYP2D6正常和中間代謝型(Intermediate metabolizer)之間沒有區別,當前發布的正常和中間代謝型(Intermediate metabolizer)的建議將保持不變。
- 所有包含CYP2D6*10 等位基因的雙倍型的活動分數已相應更新(活動分數更改為反映*10的較低值0.25)。在共識項目之前,重複的功能正常 等位基因與*10 等位基因的組合導致活動分數為2.5,這轉化為超快速代謝型(Ultrarapid metabolizer)。CYP2D6*10的較低值0.25導致這些等位基因組合的活動分數為2.25,根據共識項目轉化為正常代謝型(Normal metabolizer)。請參閱所有先前和新表現型分組的表格。
- 對本指南建議的影響:本指南的作者目前正在審查受影響的活動分數(AS為2.25)的證據,並將相應更新此網頁和相關表格。
2015年8月
2015年5月在線提前發表
- 關於選擇性血清素再回收抑制劑(SSRI)s劑量中藥物基因組學測試使用的指南已由臨床藥物基因體學s實施聯盟(CPIC)發表於《Clinical Pharmacology and Therapeutics》期刊。
- 2015年選擇性血清素再回收抑制劑(SSRI)劑量指南摘錄(針對paroxetine和CYP2D6):
- 「多項研究顯示,CYP2D6 超快速代謝型(Ultrarapid metabolizer)s的paroxetine血漿濃度低或不可檢測...由於藥物暴露較低導致治療失敗的風險,應考慮選擇不廣泛由CYP2D6代謝的替代SSRI。」
- 「在給予相似劑量時,CYP2D6 弱代謝型(Poor metabolizer)的paroxetine藥物暴露顯著高於廣泛代謝型(Extensive metabolizer)...為了可能預防不良反應,應考慮選擇不廣泛由CYP2D6代謝的替代SSRI。」
- 「指南中的建議主要適用於僅基於基因測試的行動;藥物相互作用和其他臨床因素對SSRI的處方決策有重大影響,應在開始藥物治療前考慮。」
- 「描述CYP2D6或CYP2C19基因型與SSRI系統暴露或穩定狀態(Steady state)血漿濃度之間關係的數據在兒科患者中稀少。由於CYP2D6活性在幼兒期已完全成熟,可能適合將這些建議推廣至青少年或可能更年幼的兒童,並進行密切監測。」
- 下載並閱讀:
表1:基於CYP2D6 表現型的paroxetine劑量建議:
改編自2015年指南手稿的表1和2a。
| 可能的表現型 | 活性分數 | 基因型 | CYP2D6 雙倍型的範例 | 對paroxetine代謝的影響 | 治療建議 | 建議等級 a |
|---|---|---|---|---|---|---|
| 超快速代謝型(Ultrarapid metabolizer)(約1-2%的患者)b | > 2.0 | 攜帶功能性等位基因s重複的個體 | *1/*1xN, *1/*2xN, *2/*2xN c | 與廣泛代謝型(Extensive metabolizer)相比,代謝增加為活性較低的化合物。較低/不可檢測的血漿濃度可能增加藥物治療失敗的可能性。 | 選擇不主要由CYP2D6代謝的替代藥物。nand | 強烈建議 |
| 廣泛代謝型(Extensive metabolizer)(約77-92%的患者) | 2.0-1.0 e | 攜帶兩個功能正常 等位基因s或兩個功能減弱 等位基因s或一個功能正常和一個功能缺失 等位基因或一個功能正常和一個功能減弱 等位基因的個體 | *1/*1, *1/*2, *1/*4, *1/*5, *1/*9, *1/*41, *2/*2,*41/*41 | 正常代謝 | 以建議的起始劑量開始治療。 | 強烈建議 |
| 中間代謝型(Intermediate metabolizer)(約2-11%的患者) | 0.5 | 攜帶一個功能減弱和一個功能缺失 等位基因的個體 | *4/*10,*4/*41, *5/*9 | 與廣泛代謝型(Extensive metabolizer)相比,代謝減少。較高的血漿濃度可能增加副作用的可能性。 | 以建議的起始劑量開始治療。 | 中等建議 |
| 弱代謝型(Poor metabolizer)(約5-10%的患者) | 0 | 僅攜帶功能缺失al 等位基因s的個體 | *3/*4,*4/*4, *5/*5, *5/*6 | 與廣泛代謝型(Extensive metabolizer)相比,代謝大幅減少。較高的血漿濃度可能增加副作用的可能性。 | 選擇不主要由CYP2D6代謝的替代藥物d,或者如果需要使用paroxetine,考慮將建議的起始劑量減少50%並根據反應進行滴定。 | 可選建議 |
a 評分方案描述於補充材料中。
b CYP2D6代謝者狀態頻率基於白人數據,可能與其他族裔不同。請參閱補充說明以獲取有關在不同主要種族/族裔群體中觀察特定雙倍型的機會的信息。
c 其中xN代表CYP2D6基因拷貝數。對於具有CYP2D6重複或多重化的個體,請參閱補充數據以獲取有關如何將雙倍型轉換為表現型的更多信息。
d 藥物交互作用和其他患者特徵(例如,年齡、腎功能、肝功能)應在選擇替代療法時考慮。
e 活性分數為1.0的患者可能被某些參考實驗室分類為中間代謝型(Intermediate metabolizer)。
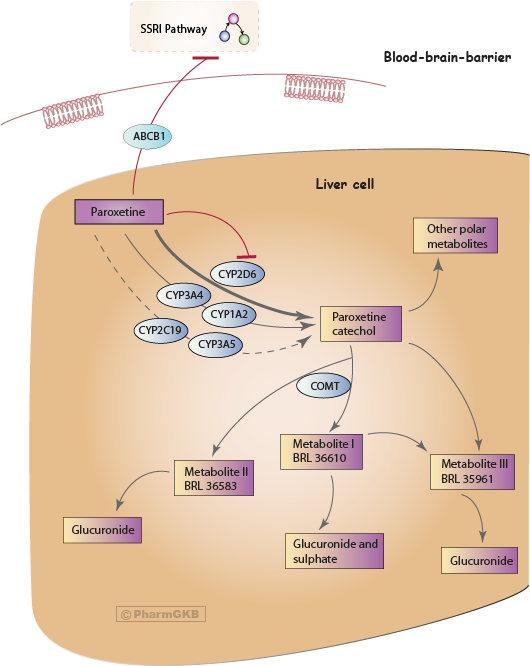
paroxetine 途徑, 藥物動力學
概括
參與paroxetine代謝及其作用機制的基因。
]
描述
paroxetine 是一種 選擇性血清素再回收抑制劑(SSRI) (SSRI),用於治療抑鬱症、驚恐症、焦慮症、強迫症 (OCD) 及其他相關疾病。不同的 SSRI 藥物如 fluoxetine、fluvoxamine、paroxetine、sertraline 和 citalopram 在其藥理特性上有所不同,導致特定患者的療效和副作用特徵各異 [Articles:10674711, 20393946]。SSRI 對血清素轉運蛋白 (SLC6A4) 的親和力高,對去甲腎上腺素攝取轉運蛋白的親和力低,對神經傳遞物質受體的親和力非常低。paroxetine 對血清素攝取的抑制作用最強,但與其他 SSRI 相比,對去甲腎上腺素攝取的抑制作用不夠特異(詳見 [Article:10674711])。根據體外抑制數據,paroxetine 對血清素攝取的抑制作用最強,但與其他 SSRI 相比,對去甲腎上腺素攝取的抑制作用不夠特異(詳見 [Article:10674711])。體內數據顯示,escitalopram 在提高細胞外血清素水平方面優於其他藥物,推測是通過與 SLC6A4 的變構位點進行額外的相互作用 [Article:24424469]。
藥物動力學
paroxetine 在腸胃道中吸收良好,並在肝臟中經歷首過代謝。母藥轉化為無活性的代謝物。將 paroxetine 轉化為 paroxetine 酚類中間體的主要酶是細胞色素 P450 2D6 (CYP2D6)(見圖) [Articles:1388041, 1531951, 2530793]。paroxetine 的消除動力學最好用高親和力飽和過程來描述,研究顯示與 CYP2D6 活性相關,並且還有一個低親和力的線性過程 [Articles:1388041, 1531951, 2530793]。
體外實驗暗示 CYP1A2、CYP3A4/5 和 CYP2C19 在 paroxetine 酚類形成中的輕微參與 [Article:20007670]。該研究將參與形成的排名為 CYP2D6 >> CYP3A4 > CYP1A2 > CYP2C19 > CYP3A5。基於人群模擬計算,CYP3A4 和 CYP1A2 最有可能參與代謝 paroxetine 的過程,特別是在 CYP2D6 活性受損的個體中 (CYP2D6 弱代謝型(Poor metabolizer) (PM)) [Article:20007670]。
paroxetine 酚類以後續代謝物的結合物形式排除 (M-I (BRL 36610; (3S,4R)-4-(4-fluorophenyl)-3-(4-hydroxy-3-methoxyphenoxymethyl)piperidine)、M-II (BRL 36583; (3S,4R)-4-(4-fluorophenyl)-3-(3-hydroxy-4-methoxyphenoxymethyl)piperidine)、M-III (BRL 35961; (3S,4R)-4-(4-fluorophenyl)-3-(hydroxymethyl)piperidine) 和其他極性代謝物 [Articles:2530793, 10595721, 1531950, 12818234]。它通過酚-O-甲基轉移酶 (COMT) 甲基化為代謝物 M-I 和 M-II(圖1) [Articles:10755376, 1531950]。據我們所知,參與葡萄糖醛酸和硫酸酯結合物的酶尚未報導。
未代謝的 paroxetine 在尿液中排泄的比例低於 2% [Article:2530793]。其代謝物同時在尿液和糞便中排泄 [Article:2530793]。使用每日劑量 20-30mg 的情況下,穩定狀態(Steady state) 的血漿濃度在 7-14 天內達到 paroxetine [Articles:2530793, 18983224]。
paroxetine 是一種 強烈建議 CYP2D6 抑制劑,這可能影響其自身的代謝,導致在持續給藥後的表型 拷貝 代謝者(基因型)類型,以及 CYP2D6- 依賴的共同給藥藥物。研究顯示對 metoprolol [Article:21923449]、clozapine [Article:11147928]、desipramine [Articles:8513845、9241008]、imipramine [Article:8930024] 和 dextromethorphan 與 quinidine 的組合 [Article:22283559] 的血漿濃度及其自身的代謝 [Article:15570195]。
接受 paroxetine 治療的患者在治療終止時易受 SSRI 斷藥綜合症的影響 [Articles:9646889, 10827885]。與其他 SSRI 相比,paroxetine 的半衰期較短被認為是這些事件的風險因素 [Article:9646889]。在 paroxetine 斷藥綜合症的患者群體中,CYP2D6 的 PM(表型)患者、IM(中間型)患者或 廣泛代謝型(Extensive metabolizer)(EM)患者之間並未顯示出明顯差異 [Article:20075642]。目前尚未對 表現型(UM)進行與 paroxetine 斷藥綜合症的關聯研究,但考慮到由於代謝較快,藥物半衰期可能在 UMs 中較短,因此在這些患者中可能會更明顯。
建立 SSRI (paroxetine) 劑量與血漿濃度及臨床反應之間的明確關係似乎具有挑戰性 [Article:10774624]。paroxetine 通過抑制 CYP2D6 來抑制自身的代謝,這導致非線性動力學(見圖1)。因此,根據劑量預測血漿濃度可能更具挑戰性,因為較高的 paroxetine 劑量會導致血漿濃度的不成比例增加。
抑鬱症患者通常以每日 10-40 mg 的劑量接受 paroxetine 治療 [Articles:18641553, 14639062, 15349705, 14514498],對於患有 OCD 的患者,劑量可能更高 [Article:20174590]。對於 paroxetine,當評估血漿水平與反應的關係時,似乎較低的 paroxetine 水平最為有利 [Articles:15902581, 21537937]。儘管這並未始終如一地發現 [Article:17395353]。
Hiemke 等人建立了 paroxetine 的治療參考範圍為 30-120 ng/ml,然而對於 治療藥物監測(TDM) (TDM) 的建議僅被認為是「有用」,因為與 藥效學 效果相關的血漿濃度尚未可用或基於對 TDM 數據的回顧性分析 [Article:22053351]。
藥物基因體學
藥物代謝基因
CYP2D6 具有高度多態性,其對多種藥物代謝的個體間變異性影響已得到充分證實。穩定狀態(Steady state) 的藥物動力學參數依賴於 CYP2D6 基因型/活性,並且在具有 0、1、2 或 >2 個活性 CYP2D6 的個體之間存在差異 等位基因 [Articles:10824636, []16319918, 16669849, 15349705, 17256449, 20174590。
許多研究調查了 CYP2D6 變異對 paroxetine 藥物動力學參數、臨床結果和副作用頻率的影響。報告 藥物基因體學 的研究摘要可在 ClinPGx 上查閱,見 臨床註釋。
主要發現可以通過考慮不同 CYP2D6 代謝者 表現型 來總結。對於具有高 CYP2D6 活性水平(基因型為 CYP2D6*1/*2xN、*1/*1xN 或 *2/*2xN)的 UM,報告中顯示低或不可檢測的 paroxetine 血清或血漿濃度 [Articles:18641553, 16633156, 14639062, 12173784]。兩項研究、兩份病例報告和一項針對四名 CYP2D6*1/*xN 患者的研究表明,擁有超過兩個活性 CYP2D6 等位基因 的患者可能面臨對 paroxetine 治療的非反應風險增加 [Articles:18641553, 16633156]。這一點在多抗抑鬱藥物研究中得到了進一步證實。接受由 CYP2D6 代謝的抗抑鬱藥的 UM 患者在非反應組中的頻率高於非 UM 患者 表現型 或一般人群中的 UM 頻率 [Articles:15116051, 14652703]。在攜帶 OCD 的患者中,無論是 功能缺失al 等位基因 還是超過兩個功能性 等位基因,與 CYP2D6 EMs 相比,失敗的抗抑鬱藥物試驗次數較多 [Article:23545896]。
2011 年荷蘭皇家藥劑師協會的工作組建議在 UM 表現型 患者中使用替代藥物,如 citalopram 或 sertraline [Article:21412232]。其他人則根據可用研究中多次劑量條件下的口服清除率差異推斷劑量調整,並建議對 UMs 增加 paroxetine 劑量 [Article:22565785]。臨床 藥物基因體學 實施聯盟 (CPIC) 已發布了 CYP2D6 和 paroxetine 的指導方針 [Article:25974703。該 指導方針] 建議為 CYP2D6 UM 和 PM 受試者選擇不主要由 CYP2D6 代謝的替代藥物。
CYP2D6 在延長 paroxetine 暴露時抑制 paroxetine 的代謝,特別是在較高劑量下,因此可能改變個體的代謝者 表現型,該個體的定義基於其基因型。許多研究顯示,表型 CYP2D6 EMs 在長期 paroxetine 治療後 CYP2D6 活性下降,部分患者可能轉變為「慢 EMs」或表型 PMs,特別是在較高 paroxetine 劑量下 [Articles:12173784, 1531950, 12352271, 12870705, 17256449, 9429230, 23437966, 8880055, 10211917]。Lam 等人的結果顯示,雖然一些 CYP2D6 EMs 可能會表型化,但對於 UM 的偶然發現未能顯示 paroxetine 抑制對 CYP2D6 活性的影響 [Article:12173784]。另一方面,四名接受 nortriptyline 治療的 UM 受試者在與 paroxetine 40 mg/天的共同治療期間轉變為 EMs 或 PMs。[Article:11673748]。
在 CYP2D6 EMs 和 PMs(基因型或 表現型d)之間已記錄到顯著的藥物動力學參數差異。在單劑量下,顯示出 paroxetine 的清除率降低和中位曲線下面積 (AUC) 增加 [Articles:10434486, 1531950]。同樣,在穩態治療條件下,CYP2D6 PM 的 paroxetine 血漿濃度顯著降低 [Articles:14639062, 1531950],中位 AUC、血漿半衰期和清除率降低 [Article:1531950]。Sindrup 等人顯示,這些差異在單劑量時更為明顯,但在長期治療期間顯著減少,支持 paroxetine 對 CYP2D6 的抑制作用 [Article:1531950]。此外,對於攜帶一個非功能性 等位基因 的個體,穩態下的血漿濃度較攜帶兩個功能性 等位基因 的個體增加,但差異並不顯著 [Articles:18641553, 20174590, 10505591, 17256449]。
儘管 CYP2D6 變異與 藥物動力學 的 paroxetine 之間存在明確的關聯,但這並未始終如一地轉化為對反應或副作用風險的影響。對於攜帶一個或兩個非功能性 等位基因 或降低功能性 等位基因 的個體,已發表多個不良反應的觀察報告,這些不良反應也導致了治療的中斷,但對於攜帶兩個功能性 等位基因 的個體也存在 [Articles:15544025, 12057035, 11401659, 11910262, 16319918]。被標記為 PMs 的患者在治療副作用中經歷的性功能障礙顯著多於表型 EMs [Articles:17541852, 12870705],但未發現與常見副作用的關聯 [Article:12870705]。另一方面,對於 PMs/IMs 與 EMs 之間的 paroxetine 引起的不良反應(低鈉血症、噁心、不良事件的嚴重程度或中斷頻率)未能建立顯著差異 [Articles:14514498, 12404686, 16534507]。治療結果也與 CYP2D6 基因型/表現型 無關 [Articles:14514498, 17541852, 18641553, 20174590]。
調查多種抗抑鬱藥的研究顯示,CYP2D6 PMs 面臨不良反應的風險增加,首次給藥與劑量減少或治療終止之間的時間較短 [Article:15116051]。此外,未攜帶 CYP2D6 EM 表現型 的患者相比於 CYP2D6 EMs 失敗的抗抑鬱藥物試驗次數較多 [Article:23545896]。
由於對攜帶 CYP2D6 PM 表現型 的個體的結果不太明確,荷蘭皇家藥劑師協會的工作組未對 PM 表現型 患者發布任何 治療劑量 建議 [Article:21412232]。Stingl 等人 2013 年報告 PMs 的清除率為 51%,而 EMs 假設為 100%,這來自於可用藥物動力學研究的綜合分析,這表明 PMs 的 paroxetine 劑量應降低 [Article:22565785]。
如上所述,其他 CYP-450 基因可能在 paroxetine 的失活過程中輕微參與 [Article:20007670]。有一篇文章將 CYP1A2 基因中的變異與 paroxetine 治療反應聯繫起來,但 CYP2D6 的變異未同時研究 [Article:21121774]。
藥效學基因
除了藥物動力學基因的變異外,藥效學基因中的多態性也已被研究與 paroxetine 治療反應和副作用相關聯。
SSRI 的確切抗抑鬱機制尚未被理解。但 SLC6A4 是 paroxetine 和其他 SSRI 的靶點,這些藥物抑制血清素的再攝取,使更多的血清素可用於通過血清素受體 (HTRs) 的神經傳遞(見 SSRI 途徑, PD [Articles:9400006, 7969065])。
在 SLC6A4 的啟動子區域中存在一個插入/缺失多態性,已被廣泛研究,並主要報導為長 (L) 版本和短 (S) 版本,長度差異為 44 bp [Articles:8632190, 8788073, 16402131, 9605856, 10673766]。還識別出其他長短不一的 等位基因 的變異序列 [Articles:9605856, 10673766]。插入/缺失多態性的短 等位基因 與較低的基因表達相關 [Articles:8632190, 8929413]。
該多態性已在疾病風險方面進行研究,但研究結果並不一致且相互矛盾。為了解決這一不一致性,已進行了幾項 綜合分析(Meta-analysis) 研究;將 SS 基因型作為高創傷暴露下創傷後壓力症的風險因素 [Article:24222274],確立了插入/缺失多態性與邊緣性人格障礙 [Article:23810197] 或驚恐症 [Article:17705872] 之間沒有關係。對於抑鬱症,正在進行一項綜合分析 [Article:24219410]。
該多態性也已在 藥物基因體學 研究中進行調查。亞洲人群研究報告 SS 等位基因 攜帶者對 paroxetine 的治療反應改善 ([Articles:21688171, 19259652])-驚恐症、[Article:10683861]-抑鬱症,而其他研究報告與 L 等位基因 ([Article:16874005])-焦慮、[Article:15812265]-抑鬱症相關,進一步的研究未發現該多態性與 paroxetine 的反應有明確的關聯 ([Articles:19606452, 16874005]-抑鬱症)。相反,在 CAUC 亞洲人群中,LL 基因型與反應增加相關 ([Articles:17853254, 17914325]-抑鬱症),但也存在未顯示關聯的報告 ([Article:19800133]-驚恐症、[Articles:15520364, 18987562]-抑鬱症)。此外,在亞洲人中未發現對 paroxetine 引起的噁心的差異 [Article:17697394],並且在以 CAUC 亞洲人群為主的隊列中發現 S 等位基因 攜帶者因不良事件而中斷治療的風險增加 [Article:15520364]。
在 SLC6A4 啟動子區域中發現其他變異,例如 rs25531,這改變了長 等位基因 的功能效應。研究將短 等位基因 與長 等位基因 中含有 G 等位基因 的 rs25531 變異分組,因為兩者似乎功能等效,並將其與長 等位基因 中含有 A 等位基因 的 rs25531 進行比較。
Murphy 等人回顧了插入/缺失關聯研究的挑戰 [Article:23336058]。此外,等位基因頻率 在不同人群之間變化;CAUC 亞洲人約有 22% S/L rs25531G 等位基因,而亞洲人約有 60% [Article:23336058]。
有關這一 SLC6A4 插入/缺失啟動子多態性與 paroxetine 治療反應和副作用的研究摘要可用 (SLC6A4 HTTLPR 長型或 L 等位基因 和 SLC6A4 HTTLPR 短型或 S 等位基因)。然而,對於 paroxetine 的研究中很少包括 rs25531 基因型以考慮三等位基因效應。
一些文章支持將 CYP2D6、CYP2C19、CYP2C9、CYP1A2、SLC6A4、5-羥色胺(血清素)受體 2A (HTR2A) 和 HTR2C(在一篇文章中)中的變異結合,以指導抗抑鬱藥(包括 paroxetine)和抗精神病藥物的治療 [Articles:24151799, 24229738, 23511609, 24018722, 23047243]。
HTR2A 和 HTR2C 屬於血清素受體家族。HTR2C 基因中的變異主要與抗精神病藥物相關,與治療相關的體重增加有關 [Article:24151799。HTR2A 的變異已被研究對藥物反應和副作用的影響。rs6314] 的 GG 和 GA 基因型與相比於攜帶 AA 基因型的受試者的藥物反應較好相關 [Articles:18253134, 11311507]。HTR2A 的 GG 基因型攜帶者可能面臨更高的副作用風險 [Articles:18253134, 14514498],然而,這一結果並未始終如一地發現 [Articles:17697394, 20075642],且未報告與治療反應的關聯 [Article:19361869。rs6311] 的 C 等位基因 與治療反應無關 [Article:16874005]。
在以下血清素相關基因或其他神經相關受體中發現的進一步變異已被研究,與 paroxetine 治療反應和副作用特徵相關:DRD3、HTR1A、HTR1B、FKBP5 和 BDNF。
轉運蛋白基因
此外,paroxetine 是一種 ABCB1 底物,並且從大腦中主動轉運。ABCB1 基因中的幾個變異已被研究與對 paroxetine 的治療反應相關,但與效果相關的變異在研究中有所不同,且結果相互矛盾。Uhr 等人將抗抑鬱藥(venlafaxine、paroxetine、amitriptyline、citalopram)分組為 ABCB1 底物,並與非 ABCB1 底物抗抑鬱藥進行比較 [Article:18215618。使用這種方法,CAUC 亞洲人攜帶 rs2232583 TT 基因型似乎在 ABCB1 底物抗抑鬱藥中有更高的非緩解風險。在以 CAUC 亞洲人為主的隊列中,攜帶 rs2032583] C 等位基因 的患者比那些擁有 TT 基因型的患者更快進入緩解,但在經過 Bonferroni 校正後,這一關聯並不顯著 [Article:20555295。攜帶 ABCB1 單倍型 rs1045642 C (3435C>T)- rs2032582 G (2677G>T/A)- rs1128503] T (1236T>C) 與日本患者在第 6 週的 HAM-D 分數變化基於的治療反應較差相關 [Article:17913323。而其他研究(CAUC 亞洲隊列)無法確認 rs1045642 或 rs2032582] 與 paroxetine 反應的關聯,該反應定義為哈密爾頓抑鬱評定量表 (HAMD) 減少 >或=50% 或蒙哥馬利-阿斯伯格抑鬱評定量表 (MADRS) 分數從基線改善 50% [Articles:18550244, 18641553, 20555295]。
結論
paroxetine 是 CYP2D6 的底物和抑制劑。其代謝受此基因變異的影響。
擁有超過兩個活性 CYP2D6 等位基因 (UM) 的個體可能受益於替代 SSRI,因為 paroxetine 的清除率超過 150% 提高,因此標準劑量的治療可能導致低或不可檢測的血漿水平。
對於 paroxetine,不存在明確的藥物血漿濃度/效果關係。此外,在長期治療期間,特別是在較高劑量下,paroxetine 的抑制作用導致表型 拷貝,將一部分 EMs 轉變為 IMs 或 PMs。
需要進一步研究以確定 SSRI 治療的可靠生物標誌物,並調查結合藥物動力學和藥效學基因變異的影響,以指導 paroxetine 治療。
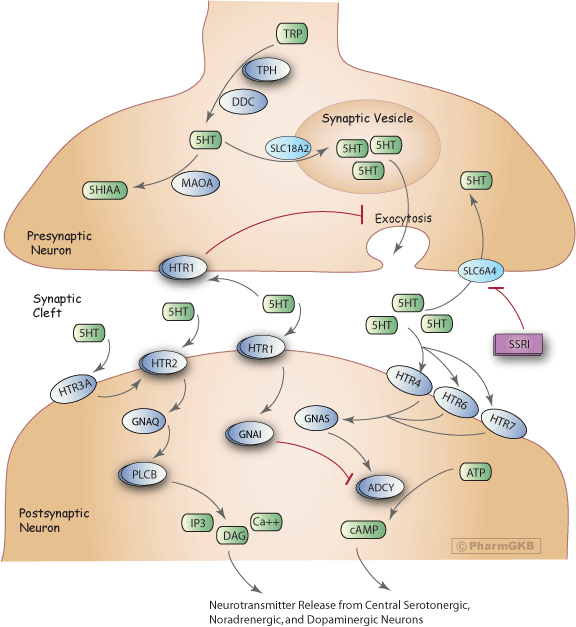
選擇性血清素再回收抑制劑(SSRI) 途徑, 藥效學
概括
參與血清素合成、釋放、再攝取及介導抗憂鬱劑 選擇性血清素再回收抑制劑(SSRI)在人類大腦中作用的基因。
描述
血清素(5-羥色胺,5-HT)是一種神經傳導物質,影響多個過程,包括自主功能、運動活動、荷爾蒙分泌、認知以及與情感、情緒和獎勵相關的複雜過程[Article:17046718]。
在血清素能神經元的末端軸突中,自由色氨酸(TRP)被轉化為5-HT[Article:11590474]。5-HT的合成是一個由色氨酸羥化酶(TPH)和芳香族脫羧酶(DDC)催化的兩步驟過程。TPH是限速酶,存在兩種同工型TPH1和TPH2。在神經組織中,TPH2同工型是主要形式[Articles:12511643, 16581041]。5-HT的攝取進入突觸前儲存囊泡是由囊泡單胺轉運蛋白(SLC18A2)介導的。該轉運蛋白利用囊泡膜上的質子梯度將血清素積累到突觸囊泡中[Article:9665836]。未儲存於囊泡中的5-HT則被單胺氧化酶A(MAOA)降解為5-羥基吲哚乙酸(5-HIAA)。
動作電位刺激突觸前囊泡中血清素的鈣依賴性外排,釋放至突觸間隙,並與突觸後和突觸前受體相互作用。在突觸前側,5-HT激活5-羥色胺(血清素)受體1A(HTR1A)、B(HTR1B)和D(HTR1D),導致5-HT外排的減弱[Article:11590474]。這一反饋迴路調節突觸間隙中的5-HT濃度,因此影響突觸後膜上各種HTR受體亞類的刺激程度[Article:8480026]。長期使用選擇性血清素再回收抑制劑(SSRI)會使這些反饋迴路失去敏感性,從而削弱其對血清素能神經傳導的調節作用[Article:8221701]。突觸後HTR1受體(HTR1A、HTR1B、HTR1D、HTR1E、HTR1F)與HTR2受體亞型(HTR2A、HTR2C)共同作用,通過激活第二信使級聯來介導效應信號[Article:11590474]。在突觸後,訊息傳遞途徑對HTR1受體亞型的主要信號鏈接是通過Gi/o蛋白α亞單位(GNAI)的耦合來實現的。這一相互作用通過抑制腺苷酸環化酶(ADCY)來降低環狀AMP的形成[Article:16896947]。在與5-HT相互作用後,HTR2受體亞群的主要信號鏈接是通過耦合Gq/11蛋白α(GNAQ)來激活磷脂酶C(PLCB)[Article:16896947]。PLCB催化肌醇-1, 4, 5-三磷酸(IP3)和二酸甘油(DAG)的形成[Article:11916537]。突觸後的離子型HTR3受體是一種陽離子特異性配體門控離子通道,並不激活第二信使系統[Article:18466097]。5-HT與此受體的結合通過鈉的內流和鉀的外流使突觸後膜去極化,這被認為會影響HTR2受體的激活[Article:11590474]。HTR4、HTR6和HTR7主要耦合Gs蛋白α(GNAS),導致腺苷酸環化酶的激活,從而增加環狀AMP的水平[Article:11916537]。進一步的操作多樣性得益於多種HTR的剪接和編輯變異的存在、輔助蛋白和伴護蛋白的可能調節,以及它們在GPCR和配體門控通道層面形成同源或異源聚合物的潛力[Article:18571247]。
所有這些第二信使信號在進一步下游反應中的放大導致通過調節鉀通道、幾種蛋白激酶和其他鈣依賴性信號來介導來自中樞血清素能、去甲腎上腺素能和多巴胺能神經元的神經傳導物質釋放。
慢性使用抗抑鬱劑治療已被報導通常會增加腦源性神經生長因子(BDNF)的表達,這是一種依賴於活動的分泌蛋白,對神經網絡的組織和突觸可塑性至關重要[Articles:18433734, 19403460]。
溶質運輸蛋白家族6(神經傳導物質轉運蛋白,血清素),成員4(SLC6A4)負責終止突觸間隙中5-HT的作用。釋放的血清素通過這種整合膜蛋白被運輸回突觸前末端。SLC6A4是Na+/Cl--依賴性轉運蛋白家族的成員[Article:14642278]。
目前存在四大類抗抑鬱藥物:單胺氧化酶抑制劑、選擇性血清素再回收抑制劑(SSRI)、三環化合物和非典型抗抑鬱藥[Article:8221701]。迄今為止,尚未建立針對這些療法的全面假說來解釋其抗抑鬱作用[Article:12726882]。儘管如此,這些藥物都有一個或多個主要的分子靶點以發揮作用。SSRI的分子靶點是SLC6A4,導致抑制突觸前從突觸間隙中5-HT的再攝取。五種SSRI(fluoxetine、fluvoxamine、paroxetine、sertraline和citalopram)在其藥理特徵上有所不同,導致對特定患者的療效或副作用特徵的差異[Articles:10674711, 19370626, 18308785]。SSRI對5-HT再攝取轉運蛋白具有高親和力,對去甲腎上腺素再攝取轉運蛋白具有低親和力,對神經傳導物質受體則具有非常低的親和力。
目前的抗抑鬱療法需要持續治療2-4週才能有效的觀察結果,這表明血清素能和去甲腎上腺素能神經傳導及下游神經適應(例如BDNF受體訊息傳遞途徑)的適應性變化,而不僅僅是突觸單胺水平的升高,才是其治療效果的原因[PMID:19522734, 19481572]。
幾種基因多態性已與治療SSRI反應及不良反應相關,包括SLC6A4、HTR1A、HTR2A、HTR3B、TPH、BDNF和G蛋白β3亞單位的基因變異[Articles:18466097, 19403460, 15111987, 19558256]。